DOI: http://dx.doi.org/10.20986/revesppod.2023.1658/2023
NOTA CLÍNICA
Tratamiento quirúrgico de una úlcera plantar en paciente con pie diabético. A propósito de un caso
Surgical treatment of diabetic foot plantar ulcer. Report of a clinical case
Sergi Sánchez1, Marina Querol Gavaldà1, Brian Villanueva Sánchez2 y Mireya Gordedo1
1Servicio de Cirugía Ortopédica, Traumatología y Podología. Hospital Clínic de Barcelona, España
2Curso de Perfeccionamiento en Podología Clínica. Hospital Clínic de Barcelona, España
Resumen
La diabetes mellitus es una patología común con una gran afectación en el pie, que causa un gran número de amputaciones con una gran carga sanitaria, gasto económico y sufrimiento por parte del paciente. El presente artículo muestra el caso clínico de un paciente de 73 años, con diabetes mellitus tipo 2 de más de 20 años de evolución de la diabetes, que presentaba una úlcera plantar a nivel de la cabeza del tercer metatarsiano en el pie derecho. En este caso, y ante el fracaso de tratamientos conservadores previos, se decidió realizar una intervención quirúrgica mediante la exéresis de la cabeza metatarsal expuesta y eliminar la causa mecánica de la hiperpresión plantar para contribuir a acelerar la cicatrización y cierre de la úlcera y evitar la amputación del pie. El objetivo de este artículo es verificar la evolución y el proceso de cicatrización de la úlcera posterior a un tratamiento quirúrgico que consistió en la exéresis de la cabeza del tercer metatarsiano del pie derecho con una evolución favorable.
Palabras clave: Alteración de las presiones, osteomielitis, diabetes mellitus, mal perforante plantar, úlcera plantar, amputación.
Abstract
Diabetes mellitus is a common disorder with a great morbidity in the foot, which causes a large number of amputations with a great health burden, economic expenses and suffering on the part of the patient. This article shows the clinical case of a 73-year-old patient, with diabetes mellitus type 2 of more than 20 years of evolution, who presented a plantar ulcer due to plantar at the level of the exposed third metatarsal head on the right foot. In this case, because of failures of previous conservative treatments it was decided to perform a surgical intervention by exeresis of the exposed metatarsal head and eliminate the mechanical cause of the plantar hyperpressure to help speed up the healing, and closure of the ulcer and avoid amputation of the foot. The objective of this article is to verify the evolution and the healing process of the ulcer after a surgical treatment that consisted of osteotomy excision of the head of the third metatarsal of the right foot with a good resolution.
Keywords: Pressure alteration, osteomyelitis, diabetes mellitus, plantar perforating malady, plantar ulcer, amputation.
Recibido: 23-02-2023
Aceptado: 11-05-2023
Correspondencia:
Sergi Sánchez
podolegsergi@gmail.com
Introducción
La diabetes mellitus (DM) es una enfermedad causada por el aumento de glucosa en sangre debido a la resistencia de la insulina o la falta de esta. Este aumento de glucosa puede afectar de forma sistémica a órganos como el corazón, los ojos y los riñones1. El pie diabético (PD) es una complicación común de la DM que se asocia a la aparición de neuropatía periférica, conocida como polineuropatía simétrica distal (PSD), cuyos signos clínicos son la disminución o ausencia sensitiva y debilidad muscular. Esta PSD puede aparecer con una enfermedad vascular periférica1 y muchos de estos pacientes desarrollarán úlceras en los pies.
El proceso de ulceración se inicia con un aumento de las presiones plantares y el desarrollo de una placa hiperqueratósica (HQ) sobre la superficie de la piel. Esto causa una rotura de la superficie cutánea, formando úlceras. Estas úlceras pueden profundizar hasta alcanzar el hueso, y se ha descrito que alrededor del 10-15 % de los casos puede desencadenar una osteomielitis (OM)3,4.
Para confirmar el diagnóstico de OM se suele recurrir a dos pruebas complementarias de forma combinada: el “Probe to bone” (o PTB, que consiste en la palpación del hueso a través de la úlcera con una gubia o mosquito estéril) y la radiología simple5, aunque el tratamiento certero se establece mediante un cultivo microbiológico y/o anatomopatológico del hueso6.
El presente artículo expone un caso clínico de paciente con diabetes mellitus y ulceración plantar con fuerte sospecha de OM y que fue tratado de forma quirúrgica con la idea de descargar la ulceración plantar mediante la resección de la tercera cabeza metatarsal. Esta ulcera evolucionó favorablemente con resolución completa de la lesión. La idea del presente artículo es presentar este tipo de tratamientos a la comunidad podológica como posible opción de tratamiento en este tipo de casos.
Este artículo se ha realizado siguiendo las guías CARE (Case Report Statement) para el reporte y desarrollo de casos clínicos en revistas científicas7.
Caso clínico
En el presente artículo se describe el tratamiento quirúrgico de un paciente varón de 73 años, diagnosticado de DM tipo 2, con signos de polineuropatía y también vasculopatía diagnosticada por un médico vascular de nuestro centro.
En esta primera visita el paciente presentaba un mal perforante plantar en cabeza del tercer metatarsiano del pie derecho con una evolución de la lesión de 5 meses.
Entre los antecedentes personales destaca la presencia de diabetes mellitus tipo 2, dislipemia y amputaciones previas del quinto radio que fueron realizadas en otro centro y que el paciente no recuerda cuándo fueron realizadas (aunque estima que fueron realizadas hace alrededor de 3 años) (Figura 1), sin alergias medicamentosas y la medicación habitual consistía en el uso de insulina diaria simvastatina 1 comp./24 h y ácido acetilsalicílico 100 mg al día. El paciente no recuerda haber tomado tratamiento antibiótico para dicha lesión durante todo el tiempo de evolución de la misma.
En la exploración se observó úlcera plantar en cabeza tercer metatarsiano con un “Probe to bone” positivo en pie derecho, se realizó una valoración mediante monofilamento 5,07 SWM (10 g) y diapasón en la que se obtuvo un resultado positivo para neuropatía periférica y los pulsos, tanto tibial posterior como pedio eran presentes en el pie derecho.
En radiografía previa dorsoplantar en carga del pie derecho se observó la arteria pedia parcialmente calcificada con resección parcial de quinto radio, resección de la cuarta cabeza metatarsal.
Los tratamientos conservadores mediante descargas con fieltro de 8 mm y tratamientos tópicos (Aquacell® AG+, Convatec ltd., England; y posteriormente UrgoStar Plus Urgo Medical, Lab URGO, Barcelona) no mejoraron la lesión ulcerosa y, ante la sospecha de una osteomielitis, se decidió realizar un tratamiento quirúrgico consistente en la resección de la tercera cabeza metatarsal. El paciente firmó el consentimiento para someterse a la intervención quirúrgica y la realización de fotografías para la divulgación con fines científicos. La cirugía se realizó en régimen ambulatorio con anestesia local.
Tras acomodar al paciente en decúbito supino, se procedió a la limpieza y aseptización el pie; se realizó un bloqueo anestésico del tibial posterior con mepivacaína al 2 % y una hemostasia supra maleolar mediante manguito neumático. El tratamiento quirúrgico consistió en la exéresis de la cabeza del 3.er metatarsiano mediante abordaje transulceroso (a través de la propia úlcera) para reducir la presión y contribuir a la cicatrización de esta (Figura 2). Una vez retirada la cabeza metatarsal, se reservó el fragmento óseo y fue remitido al servicio de microbiología para su cultivo (Figura 3).
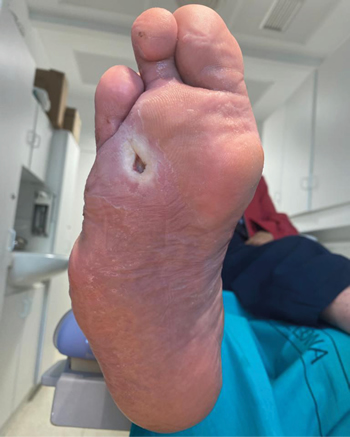
Figura 1. Lesión ulcerosa plantar en la primera visita.
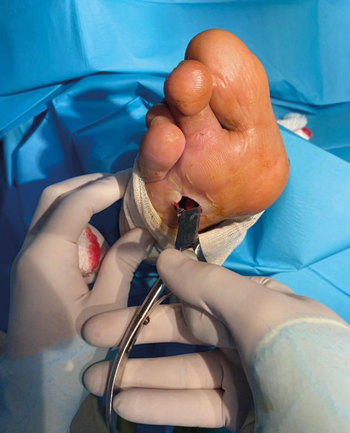
Figura 2. Exéresis quirúrgica de la cabeza del tercer metatarsiano del pie derecho.
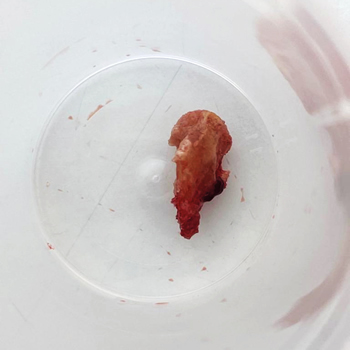
Figura 3. Muestra ósea de la resección de la cabeza del tercer metatarsiano para cultivo microbiológico.
Posteriormente al tratamiento quirúrgico, se le indicó al paciente reposo relativo 24 horas y uso de calzado quirúrgico y pauta analgésica. La pauta analgésica consistió en paracetamol 1 g cada 8 horas según dolor. No se utilizó ningún tipo de profilaxis antibiótica. Se realizaron curas diarias domiciliarias y controles semanales en consultas externas de nuestro centro. La cura consistió en la aplicación de Askina® Calgitrol Paste (Lab B. Braum, Barcelona) de laboratorios Braum y posteriormente CikaGel® (Kledos Cell Tech SL, Barcelona) Regenerador Celular. En todas las visitas se realizó una descarga selectiva de 8 mm con fieltro (Figura 4).
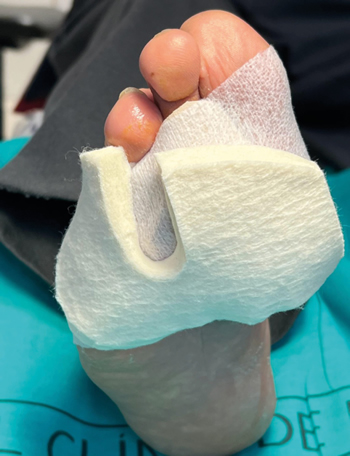
Figura 4. Primera cura de la lesión y posterior realización de la descarga con fieltro de 8 mm.
El resultado del cultivo microbiológico fue de Pseudomonas aeruginosa y Proteus mirabilis. En este caso, y debido a la buena evolución que presentaba la úlcera y ante la ausencia de signos clínicos de infección durante todo el proceso postoperatorio, no se pautó ningún antibiótico oral.
La úlcera cicatrizó completamente en 42 días (Figura 5) y se instauró un tratamiento conservador y preventivo de nuevas lesiones mediante plantillas termoconformadas y descarga selectiva en zonas de presión compuestas de polipropileno 2 mm y distintos tipos de EVA (etil vinil acetato).
Cinco meses después de la intervención, se realizó una visita de seguimiento y control de soportes plantares con descargas selectivas, y no se observaron en el paciente nuevas lesiones. El paciente se siguió telefónicamente a los 9 meses sin presentar recidiva de la lesión plantar.
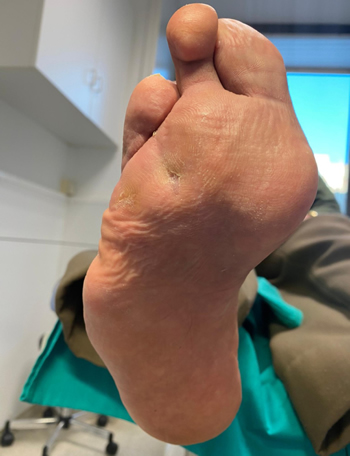
Figura 5. Cicatrización completa de la lesión (42 días).
Discusión
El tratamiento óptimo de la OM en el PD aún sigue siendo objeto de debate. La cirugía conservadora, entendida como aquella en la que solo se retira el hueso infectado sin necesidad de practicar ninguna amputación, combinada con el tratamiento antibiótico, es considerada una opción de elección1,8.
La resección ósea permite eliminar las bacterias y el biofilm, además de favorecer el cierre de la úlcera por la reducción de las presiones, mejorando la funcionalidad del pie y reduciendo el riesgo de amputación3. Sin embargo, este tratamiento puede aumentar el riesgo de aparición de nuevas ulceraciones por transferencia de cargas según la proporción de hueso metatarsal que se resecciona y su longitud3.
En este caso clínico el paciente presentaba una ulceración posterior a la resección completa del quinto metatarsiano y a la ausencia de cuarta cabeza metatarsal, apareciendo una nueva lesión debajo de un metatarsiano diferente a causa de una transferencia de cargas sobre el tercer metatarsiano.
Es conocido que la ubicación de la resección determina el riesgo de reulceración8, que es más alto para los pacientes operados de la cabeza del primer metatarsiano y más bajo para los pacientes operados de la cabeza del quinto metatarsiano. Molines-Barroso y cols. presentaron un estudio en 2013 donde se observó una tasa de reulceración de 41 % en pacientes que habían sido tratados mediante la resección del metatarsiano afectado. Dicho estudio tenía una muestra de 119 pacientes, de los cuales el 31 % se les practicó la resección del 5.º metatarsiano, al igual que el caso de nuestro paciente, siendo el porcentaje de reulceración en estos pacientes del 50 %9. Sanz-Corbalán y cols., en un estudio publicado en 2015, obtuvieron unas tasas de reulceración similares a las del autor anterior, siendo esta del 46.7 %. En cambio, la tasa de recurrencia de ulceración es significativamente más baja, siendo del 16.7 %10.
Estos resultados respaldan la idea de realizar un estudio biomecánico exhaustivo después del alta quirúrgica, en el cual se tendrá que realizar una baropodometría para registrar las zonas de presión máxima del pie, y así poder personalizar el tratamiento ortopodológico más adecuado para el paciente. La tasa de reulceración por transferencia de cargas es muy elevada, por lo que es necesario reubicar las descargas selectivas en los soportes plantares de los pacientes intervenidos.
En 2020, Kalantar Motamedi y cols. publicaron un artículo con una muestra de 30 individuos, donde el 96.6 % de los sujetos cicatrizó en un máximo de 35 días posteriores a la resección de la cabeza del metatarsiano afectado, confirmando así que la resección quirúrgica de la cabeza metatarsal en una úlcera que no cicatriza, es una opción eficaz11. En el caso clínico presentado, el tiempo transcurrido entre la resección del tercer metatarsiano y la curación fue de 42 días, periodo de tiempo semejante a los resultados obtenidos por Kalantar Motamedi.
En cuanto a la sospecha de que el paciente presentara una osteomielitis, aunque esta fue confirmada por microbiología, creemos que no era la causante de la lesión ulcerosa, sino una consecuencia de esta. En este caso concreto, creemos que en realidad el problema es únicamente una sobrecarga mecánica en un contexto de un paciente con una neuropatía avanzada, que produjo una ruptura de la piel y tejido celular subcutáneo hasta alcanzar estructuras articulares y el propio hueso. Creemos que este es el motivo por el cual la lesión cicatrizó sin necesidad de tratamiento antibiótico.
En conclusión, los pacientes diabéticos con lesión ulcerosa plantar en cabezas metatarsales suponen un desafío de tratamiento con elevada tasa de fracaso y/o reulceraciones en la misma localización muy frustrantes para los pacientes y los clínicos a cargo del tratamiento. La sobrecarga mecánica que sufren estos pies en un contexto de neuropatía severa y la baja adherencia de los pacientes al tratamiento condiciona en muchas ocasiones el fracaso terapéutico de los tratamientos conservadores. En esos casos, el tratamiento quirúrgico produce una descarga eficaz en estos pacientes que ayuda a acelerar el proceso de cicatrización de la úlcera de larga evolución y si se acompaña de un tratamiento ortopodológico posterior para disminuir el riesgo de aparición de nuevas ulceraciones.
Conflicto de intereses
No hay conflicto de intereses por parte de los autores.
Financiación
Ninguna.
Bibliografía
- Orellano P, Maglione O, Irastorza L, Gastambide M, Torres Negreira M, Urdangarin MH, et al. Osteomielitis en el pie diabético. Tratamiento médico y cirugía conservadora. Experiencia en la Unidad de Pie. Rev Méd Urug. 2022;38(1):301-12.
- Mestrón A. Neuropatía diabética periférica. An Patol Vasc.2008;2(2):105-7.
- Lipsky BA, Berendt AR, Deery HG, Embil JM, Joseph WS, Kar- chmer AW, et al. Diagnosis and treatment of diabetic foot infections. Plast Reconstr Surg. 2006;117(7 Suppl.):212-38. DOI: 10.1097/01.prs.0000222737.09322.77.
- Lázaro-Martínez JL, Tardáguila-García A, García-Klepzig JL. Actualización diagnóstica y terapéutica en el pie diabético complicado con osteomielitis. Endocrinol Diabetes Nutr. 2017;64(2):100-8. DOI: 10.1016/j.endinu.2016.10.008.
- Lipsky BA, Senneville E, Abbas ZG, Aragón-Sánchez J, Diggle M, Embil JM, et al. Guidelines on the diagnosis and treatmento of foot infection in persona with diabetes (IWGDF 2019 update). Diabetes Metab Res Rev. 2020;36(Suppl. 1):e3280. DOI: 10.1002/dmrr.3280.
- Berendt AR, Peters EJG, Bakker K. Diabetic foot ostemyelitis: a progress report on diagnosis and a systematic review of treatment. Diabetes Metab Res Rev. 2008;24(Suppl. 1): S145-61. DOI: 10.1002/dmrr.836.
- Riley D, Barber M, Kienle G, Aronson J, von Schoen-Angerer T, Tugwell P, et al. CARE guidelines for case reports: explanation and elaboration document. J Clin Epidemiol. 2017;89:218-35. DOI: 10.1016/j.jclinepi.2017.04.026.
- Pecoraro RE, Reiber GE, Burgess EM. Pathways to diabetic limb amputation. Basis for prevention. Diabetes Care. 1990;13(5):513-21. DOI: 10.2337/diacare.13.5.513.
- Molines-Barroso RJ, Lazaro-Martinez JL, Aragon-Sánchez J, Garcia-Morales E, Beneit-Montesinos JV, Alvaro-Afonso FJ. Analysis of transfer lesions in patients who underwent surgery for diabetic foot ulcers located on the plantar aspect of the metatarsal heads. Diabet Med. 2013;30(8):973-6. DOI: 10.1111/dme.12202.
- Sanz-Corbalán I, Lázaro-Martínez JL, Aragón-Sánchez J, García-Morales E, Molines-Barroso R, Alvaro-Afonso FJ. Analysis of Ulcer Recurrences After Metatarsal Head Resection in Patients Who Underwent Surgery to Treat Diabetic Foot Osteomyelitis. Int J Low Extrem Wounds. 2015;14(2):154-9. DOI: 10.1177/1534734615588226.
- Kalantar Motamedi A, Kalantar Motamedi MA. Determinants of Success After Metatarsal Head Resection for the Treatment of Neuropathic Diabetic Foot Ulcers. J Foot Ankle Surg. 2020;59(5):909-13. DOI: 10.1053/j.jfas.2019.06.009.