DOI: http://dx.doi.org/10.20986/revesppod.2023.1672/2023
ORIGINAL
Morfología y función del pie en pacientes con ciática. Un estudio descriptivo transversal
Morphology and function of the foot in patients with sciatica. A cross-sectional study
Inmaculada Concepción Palomo-Toucedo1
María Reina-Bueno1
Carmen Vázquez-Bautista1
Alfonso Martínez-Nova2
Ángel Martínez-Navas3
María José García-Rodríguez3
Gabriel Domínguez-Maldonado1
Pedro V. Munuera-Martínez1
1Departamento de Podología. Universidad de Sevilla, España
2Departamento de Podología. Universidad de Extremadura. Plasencia, Cáceres, España
3Unidad de Dolor. Área de Gestión Sanitaria Sur de Sevilla, España
Resumen
Objetivos: El objetivo de este trabajo es comparar las características articulares de los pies de pacientes con ciática, con las de los pies de personas sin esta patología.
Pacientes y métodos: Se trata de un estudio descriptivo transversal. Se incluyeron 20 pacientes con ciática y 20 pacientes sin esta patología emparejados por edad y sexo. Se cuantificó el dolor del pie mediante la Numeric Pain Rating Scale 11 y se midió la movilidad de las articulaciones del tobillo, subastragalina, antepié, primer radio y primer dedo. Se clasificó el tipo de pie mediante el Foot Posture Index, y se cuantificó la discapacidad relacionada con el dolor del pie mediante el cuestionario Manchester Foot Pain and Disability Index. Se compararon estas variables entre los dos grupos de participantes (con ciática y sin ciática).
Resultados: Se observó un menor rango de movimiento de pronación subastragalina, así como mayor dolor en el pie y mayor discapacidad relacionada con el dolor en el pie, en los participantes con ciática en comparación con los del grupo control. La extensión del hallux también fue significativamente menor en los sujetos con ciática, aunque solo en el pie izquierdo. Además, la fuerza muscular en estos pacientes fue menor que en los que no tenían ciática. Los participantes de ambos grupos presentaron valores de flexión dorsal del tobillo por debajo de la normalidad.
Conclusiones: Los participantes con ciática presentaron ciertas diferencias articulares y musculares con respecto al grupo control, aunque no se puede establecer una relación causa-efecto debido al diseño del estudio.
Palabras clave: Ciática, pie, dolor, postura del pie.
Abstract
Objectives: The objective of this work is to compare the joint characteristics of the feet of patients with sciatica, with those of people without this pathology.
Patients and methods: This is a cross-sectional descriptive study. Twenty patients with sciatica and 20 patients without this pathology were included. Foot pain was quantified using the Numeric Pain Rating Scale 11, and mobility of the ankle, subtalar, forefoot, first ray, and hallux joints were measured. Foot type was classified using the Foot Posture Index, and disability related to foot pain was quantified using the Manchester Foot Pain and Disability Index questionnaire. These variables were compared between the two groups (participants with and without sciatica).
Results: Less subtalar pronation range of motion, as well as greater foot pain and greater foot pain-related disability, were observed in participants with sciatica compared with those in the control group. Hallux dorsalflexion was also significantly less in subjects with sciatica, although only in the left foot. Muscle strength in these patients was lower than in those without sciatica. Participants in both groups presented values of ankle dorsiflexion below normal.
Conclusions: The participants with sciatica presented certain joint and muscle differences with respect to the control group, although a cause-effect relationship cannot be established due to the study design.
Keywords: Sciatica, foot, pain, foot posture.
Recibido: 08-07-2023
Aceptado: 15-09-2023
Correspondencia: María Reina-Bueno
mreina1@us.es
Introducción
El dolor radicular lumbar o lumbosacro se produce por la estimulación de una raíz nerviosa que se irradia a uno o más dermatomas, y que puede acompañarse o no de otra sintomatología radicular irritativa y/o déficits funcionales en pies y extremidades inferiores (1). En la literatura, a esta patología también se le puede encontrar con la denominación de “ciática”. El dolor lumbar crónico es uno de los motivos de dolor crónico no oncológico más frecuentemente referidos por los europeos, según la encuesta Survey on Chronic Pain 2017(2). Concretamente, el dolor lumbar radicular crónico (DLRC) es uno de los síndromes clínicos más frecuentes (3), con prevalencias que oscilan desde un 3 % y un 25 %1,4.
A lo largo de los años se ha establecido la relación funcional entre dos áreas corporales anatómicamente distantes, como son el pie y la región lumbar. El principal objetivo ha sido explicar el papel que una de estas áreas puede tener como factor desencadenante de patologías en la otra. Se podrían establecer así dos tipos de cadenas lesionales: una descendente, en la que el factor etiológico sería una patología en la región lumbar que puede producir como consecuencia alteraciones en la extremidad inferior y el pie (ejemplo de cadena lesional descendente serían la hernia de disco o la estenosis de canal lumbar, que provocan alteraciones en la fuerza muscular del pie, dolor en las piernas y pies, y otros déficits neurológicos en la extremidad inferior (5,6,7), y otra ascendente, en la que es una alteración en el apoyo del pie la que favorece disfunciones a nivel lumbar que desembocan en patología en esta zona. La asociación más frecuentemente descrita ha sido la función anormal del pie en dinámica, los apoyos patológicos y el dolor lumbar inespecífico (en la literatura descrito como LBP, de las siglas en inglés de Low Back Pain).
Dananberg(8) ya estableció hace años la relación ascendente que podría darse entre una patología muy asociada a la pronación patológica del pie, como es el hallux limitus, y la sintomatología dolorosa lumbar. Este autor achacaba a un sobreúso del psoas ilíaco, por una inadecuada longitud del paso secundaria a una marcha apropulsiva relacionada con el hallux limitus y la pronación subtalar anormal, movimientos anormales de rotación vertebral y cierta rectificación lumbar, sobre todo en L4-L5 o L5-S1, dos de las localizaciones más frecuentes de rotura o herniación del disco intervertebral.
Siendo el prolapso de un disco intervertebral lumbar una causa muy frecuente de DLRC3, se desconocen estudios que hayan establecido directamente la relación existente entre este síndrome clínico y patrones patomecánicos en los pies. Esta observación clínica relativamente frecuente no ha sido comprobada científicamente aún, según el conocimiento de los autores. Por tanto, el objetivo de este estudio es examinar las características articulares de los pies de pacientes con dolor lumbar radicular crónico causado por hernia de disco lumbar o lumbo-sacra (ciática).
Pacientes y métodos
Se trata de un estudio observacional transversal, en el que se incluyeron pacientes diagnosticados de ciática en la Unidad de Dolor Crónico del Área de Gestión Sanitaria Sur de Sevilla, durante el periodo comprendido entre marzo de 2022 y mayo de 2023, que aceptaron participar voluntariamente en el estudio. Todos los participantes fueron informados del carácter voluntario de su inclusión, así como de las características del estudio y de los posibles riesgos, y entregaron su consentimiento firmado por escrito.
Los criterios de inclusión fueron: tener diagnóstico médico de dolor lumbar radicular crónico causado por hernia de disco no traumática a nivel lumbar o lumbosacro. Quedaron excluidos todos aquellos pacientes que presentasen una patología raquídea diferente que produjese dolor radicular crónico en las extremidades inferiores, dolor neuropático relacionado con diabetes mellitus u otra patología, embarazo, deterioro cognitivo, cirugía previa osteoarticular en los pies, o enfermedad reumática inflamatoria concomitante.
Para poder comparar las variables medidas en los participantes con ciática con personas sin esta patología, se constituyó un grupo control por emparejamiento, es decir, personas de similares características demográficas (edad, sexo e IMC) pero sin diagnóstico de ciática ni hernia discal, y sin presencia de ningún tipo de dolor lumbar. Estos participantes fueron acompañantes de pacientes que acudían al Área Clínica de Podología de la Universidad de Sevilla.
La captación de pacientes fue realizada por dos facultativos licenciados en medicina con especialidad de Anestesiología, Reanimación y Terapéutica del Dolor. Diagnosticaban y proponían participar voluntariamente en el estudio a aquellos pacientes con DLRC por hernia de disco. Si aceptaban, eran derivados al ACP de la Universidad de Sevilla. Otras dos investigadoras se encargaban de contactar con estos pacientes y realizar el screening inicial para excluir a aquellos que presentaban alguno de los criterios de exclusión descritos anteriormente. A aquellos que cumplían los criterios de inclusión se les concertaba una cita en el ACP para la adquisición de datos.
Primero se tomaron datos clínicos y demográficos, incluyendo edad, sexo, peso y altura. Se realizó una anamnesis en la que se obtuvieron datos sobre antecedentes podológicos de interés. Se recopiló información sobre si existía o no dolor en los pies, y en caso afirmativo se cuantificó utilizando la Numeric Pain Rating Scale 11 (NPRS-11), la cual consiste en la valoración por parte del paciente del dolor percibido en los pies en una escala del 0 al 10, donde 0 es la ausencia de dolor y 10 dolor un insoportable. En caso de existir dolor, se pidió a los participantes que identificaran la zona del pie dolorosa.
La discapacidad relacionada con el dolor en el pie se midió mediante el Manchester Foot Pain and Disability Index (MFPDI)(9). Es un cuestionario con 19 ítems, dos de los cuales están relacionados con la dificultad para realizar actividades relacionadas con el trabajo o el ocio, y que son excluidas del cuestionario si quien lo responde está jubilado/a. El resto de ítems constituyen 3 dimensiones (sub-escalas): limitación funcional, intensidad del dolor y apariencia personal. Los valores de este índice van desde 0 a 38, siendo mayor la discapacidad cuanto mayor es el valor.
Se procedió a la medición del tipo de pie mediante el Foot Posture Index (FPI), una herramienta clínica que permite clasificar al pie según la puntuación obtenida en neutro, pronador o supinador, y que ha demostrado ser válida y fiable para valorar la postura del pie en personas con dolor lumbar10. También se realizó una exploración muscular básica del pie, que consistió en la valoración de la fuerza de los grupos musculares extrínsecos del pie (cara anterior, posterior, medial y lateral de la pierna) utilizando la prueba “Manual muscle test according to the Medical Research Council Scale of Muscle Strength”, que establece valores del 0 al 5, donde 0 sería ausencia de actividad muscular y 5 fuerza muscular normal.
Posteriormente se procedió a medir la movilidad de las principales áreas articulares del pie, siempre por el mismo investigador:
- Flexión dorsal del tobillo: con el paciente en decúbito supino, se utilizó un goniómetro de dos ramas, colocando el centro en la cara externa del calcáneo por debajo del maléolo externo, la rama fija paralela a la tibia y la rama móvil paralela al borde externo del pie. La posición 0 inicial fue aquella en la que el pie formaba un ángulo recto con la pierna. A partir de ahí, se cuantificaron los grados de flexión dorsal del tobillo con la rodilla extendida, y con la rodilla en flexión de 90 grados.
- Prono-supinación del retropié: con el participante en decúbito prono, se utilizó un goniómetro de dos ramas, colocando el centro en la zona del tendón de Aquiles, la rama fija en la bisección del tercio distal de la pierna, y la rama móvil en la bisección del calcáneo. La posición 0 inicial fue aquella en la que ambas bisecciones estaban alineadas. A partir de ahí, se cuantificaron los grados de eversión e inversión del calcáneo.
- Prono-supinación del antepié: con el participante en decúbito prono, se utilizó un goniómetro de dos ramas. El explorador colocaba la articulación subastragalina en posición neutra con una mano, mientras que con la otra llevaba el antepié a su máxima supinación (eje longitudinal de la mediotarsiana), deteniendo el movimiento justo cuando se percibía que el retropié comenzaba a moverse. En ese momento, sin variar la posición de máxima supinación del antepié, la mano del explorador que antes sujetaba el retropié ahora colocaba el goniómetro con una rama paralela a la cara plantar del retropié (borde distal de la camilla) y otra en contacto con la cara plantar del antepié, cuantificando el ángulo formado por ambas. Para medir la pronación del antepié, se comenzaba de nuevo toda la maniobra y se realizaba igual, pero llevando el antepié a su máxima pronación (eje longitudinal de la mediotarsiana).
- Determinación de la dorsalflexión/plantarflexión del primer radio: la medición de esta movilidad se realizó con el medidor del primer radio, instrumento de validez y fiabilidad demostrada(11), y que ya ha sido utilizado en estudios previos (12,13). Con una mano el explorador sujetaba la rama larga del medidor sobre las cabezas de los metatarsianos del segundo al quinto, y con la otra la rama corta sobre la cabeza del primer metatarsiano. La posición 0 inicial era aquella en la que la cabeza del primer metatarsiano estaba en el mismo plano que el resto de las cabezas metatarsales. En esta posición, la cabeza del primer metatarsiano era movida hacia arriba hasta su máximo recorrido en dorsalflexión. Posteriormente se volvía a la posición 0 inicial, y se llevaba esta hacia abajo hasta su máximo recorrido en plantarflexión. El rango de movimiento se determinaba al observar en la regla del instrumento cuántos milímetros se desplaza en ambas posiciones.
- Extensión del hallux: se valoró la flexión dorsal de la primera articulación metatarsofalángica (1.ª AMTF) con el individuo en decúbito supino, utilizando un goniómetro de dos ramas. Para ello, el centro del goniómetro debía coincidir con el centro de la cabeza del primer metatarsiano. La rama proximal se colocaba paralela a la bisección de la diáfisis del metatarsiano y la rama distal paralela a la bisección de la falange proximal. Desde la posición 0 inicial, que era aquella que tenía la 1.ª AMTF estando el pie en posición relajada, se llevaba el dedo junto con la rama distal del goniómetro hacia la máxima extensión, permitiendo que el primer radio se plantarflexionase para que el movimiento de extensión del hallux se produjese en su totalidad.
Para el análisis estadístico se utilizó el software IBM SPSS Statistics® versión 25. Se calculó la frecuencia absoluta (N) y frecuencia relativa (%) para las variables categóricas y nominales, y la media y desviación típica para las variables cuantitativas. Se comprobó si las variables cuantitativas seguían una distribución normal mediante el test de Shapiro-Wilk, y según el resultado de esta prueba se empleó la prueba de la t de Student para muestras independientes (si las variables seguían una distribución normalidad) o la prueba de la U de Mann-Whitney (si no seguían una distribución normal) para realizar las comparaciones entre los dos grupos. En el caso de variables categóricas, las comparaciones se han realizado mediante el test de la Chi cuadrado de Pearson. Los valores de p menores a 0.05 se consideraron estadísticamente significativos.
Resultados
La muestra estuvo constituida por 40 sujetos, 20 con diagnóstico de ciática y 20 controles. En cada grupo hubo 5 hombres y 15 mujeres. La edad media de los participantes con ciática fue de 44.45 ± 11.76 años y el IMC 26.42 ± 3.41, y en el grupo control la edad fue 46.89 ± 9.27 y el IMC 25.52 ± 3.60 (p = 0.155 y p = 0.430, respectivamente). En cuanto al lado afectado por la lumbociatalgia, hubo 3 casos bilaterales, 4 casos de afectación del lado derecho, y 13 casos de afectación del lado izquierdo. Por tanto, estuvieron afectadas 16 extremidades inferiores izquierdas y 7 derechas.
Los datos referentes a determinados antecedentes podológicos de interés, así como a la presencia o no de puntos dolorosos en los pies, y a los resultados de la exploración muscular, se muestran en la Tabla 1. Los dos grupos mostraron similitud en cuanto a antecedentes podológicos y presencia de deformidades digitales, tanto hallux abductus valgus como alteraciones en los dedos menores (dedos en garra, juanete de sastre o 5.º dedo aducto-varo). En cambio, los pacientes con ciática mostraron más presencia de puntos dolorosos en los pies que los controles, siendo esta diferencia estadísticamente significativa. Esto es coherente con los valores medios de dolor en el pie obtenidos mediante la escala NPRS-11, que fueron 5.75 ± 3.14 en el grupo de pacientes con ciática y 2.10 ± 3.22 en el grupo control (p = 0.001).
Como también se puede observar en la Tabla 1, los casos en los que la fuerza muscular fue de 4 o menos fueron más frecuentes en el grupo de pacientes con ciática en la musculatura flexora dorsal del pie, pronadores y supinadores. En cuanto a la postura del pie medida con el FPI, se observó una diferencia significativa solo entre los pies izquierdos de ambos grupos, aunque los valores medios, tanto de los pies derechos como izquierdos, de los dos grupos están dentro de la normalidad.
Tabla I. Antecedentes podológicos de interés, presencia de dolor en los pies y resultados de la exploración de la fuerza muscular entre los dos grupos, junto con los valores p resultantes de la comparación de distribución de frecuencias entre ambos grupos.
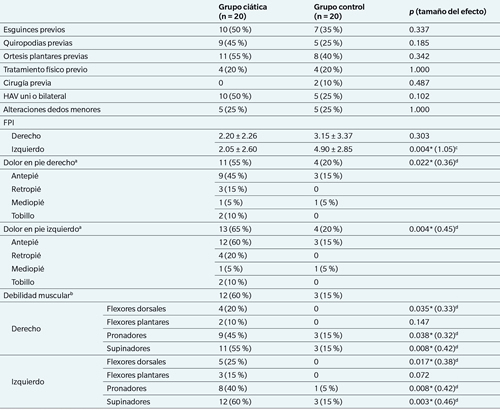
• Diferencia estadísticamente significativa.
a Algunos participantes presentaron dolor en más de una zona anatómica, de ahí que no haya coincidencia entre el recuento de personas con presencia “dolor en el pie” en general, y el recuento de zonas anatómicas dolorosas.
b Algunos participantes presentaron debilidad muscular en más de un grupo, de ahí que no haya coincidencia entre el recuento de personas con presencia “debilidad muscular” en algún grupo, y el recuento de grupos musculares afectados.
c Se ha calculado el tamaño del efecto mediante la d de Cohen para aquellas diferencias que han resultado estadísticamente significativas. (0.2 = tamaño de efecto pequeño; 0.5 = tamaño de efecto mediano; 0.8 = tamaño de efecto grande).
d Se ha calculado el tamaño del efecto mediante la V de Cramer para aquellas diferencias que han resultado estadísticamente significativas. (0.1 = tamaño de efecto pequeño; 0.3 = tamaño de efecto mediano; 0.5 = tamaño de efecto grande).
Los valores resultantes del cuestionario MFPDI se muestran en la Tabla 2. Como se puede observar, los participantes con ciática presentaron peores valores de discapacidad y dolor relacionados con el pie en el resultado general y en todas las dimensiones del cuestionario de forma independiente, excepto en la de apariencia personal.
Tabla II. Valores del cuestionario MFPDI en los dos grupos, junto con los valores p resultantes de la comparación de las diferentes dimensiones y del resultado total entre ambos.
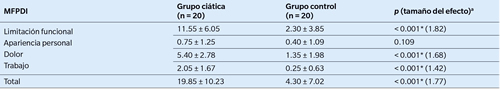
* Diferencia estadísticamente significativa. MFPDI: Manchester Foot Pain and Disability Index.
a Se ha calculado el tamaño del efecto mediante la d de Cohen para aquellas diferencias que han resultado estadísticamente significativas (0.2 = tamaño de efecto pequeño; 0.5 = tamaño de efecto mediano; 0.8 = tamaño de efecto grande).
En la Tabla 3 se muestran los valores de movilidad de las principales articulaciones del pie en ambos grupos. Como se puede observar, las diferencias más significativas se han producido en el movimiento de pronación de la subastragalina, cuya amplitud media ha sido menor en los participantes con ciática que en los del grupo control. En cuanto a la flexión dorsal del hallux, aunque los valores son menores en los participantes con ciática en comparación con los controles, las pruebas estadísticas solo señalaron que esta diferencia era significativa en el pie izquierdo.
Tabla III. Valores de movilidad articular observados en los dos grupos, junto con los valores p resultantes de la comparación entre ambos.
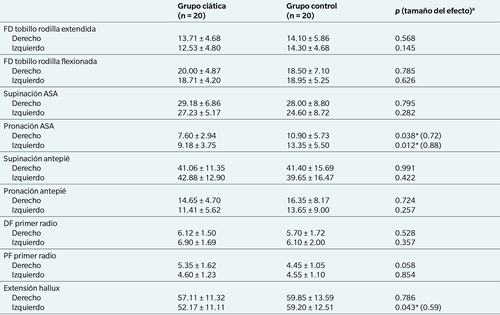
* Diferencia estadísticamente significativa.
a Se ha calculado el tamaño del efecto mediante la d de Cohen para aquellas diferencias que han resultado estadísticamente significativas. (0.2 = tamaño de efecto pequeño; 0.5 = tamaño de efecto mediano; 0.8 = tamaño de efecto grande).
FD: flexión dorsal. ASA: articulación subastragalina. DF: dorsiflexión. PF: plantarflexión. La movilidad del primer radio se midió en milímetros. El resto de valores se muestran en grados.
Discusión
Este estudio se planteó con el objetivo principal de conocer si las características articulares eran distintas en los pies de pacientes diagnosticados con ciática por hernia de disco lumbar o lumbo-sacra con respecto a personas de características demográficas similares pero sin esta patología. Los resultados apuntan a que existen ciertas diferencias articulares y musculares en el pie.
El dolor en la región lumbar es un problema muy frecuente en la población general que se estima que afecta hasta a un 80 % de las personas en algún momento de su vida (14), pudiendo estar localizado en las vértebras lumbares, discos intervertebrales, ligamentos, musculatura lumbar o estructuras neurales(15). La influencia que el pie tiene en esta patología se asocia a los cambios funcionales que determinadas alteraciones podológicas favorecen en el sistema musculoesquelético lumbo-pélvico. La pelvis se puede considerar como un segmento de unión funcional entre los movimientos de la extremidad inferior y del raquis (16), por lo que una inadecuada función del pie se relaciona con disfunciones pélvicas y de la columna lumbar(17). Diversos estudios han demostrado que la pronación anormal del retropié da lugar a distribución anormal de las presiones plantares que produce cambios en la posición y la movilidad pélvica durante la marcha, que son factores de riesgo para el desarrollo de patología a nivel lumbar (18,19,20,21,22). Los efectos de la pronación anormal del pie tienen relación con el aumento de la inclinación anterior y lateral de la pelvis (23,24), con la inclinación lateral y rotación axial del tórax en aquellos casos de hiperpronación unilateral(25), con alteraciones en el funcionamiento de la musculatura lumbopélvica (17,26,27), o con aumento de la lordosis lumbar y cifosis dorsal28. Estudios recientes también han demostrado que el pie plano, una condición que lleva asociada pronación anormal del pie, es un factor de riesgo independiente de la enfermedad degenerativa lumbar(29), incluida la hernia de disco intervertebral en esta región30. Sin embargo, en este estudio lo que se ha observado es justo el hallazgo contrario, es decir, que los participantes con ciática han presentado menos pronación subastragalina que aquellos que no tenían esta patología. Además, la postura del pie ha mostrado valores más bajos en estos participantes, aunque tanto en estos pacientes como en los controles el resultado del FPI ha estado comprendido dentro de los valores de pies neutros.
Aunque lo más habitual es encontrar en la literatura autores que defienden la influencia de la pronación del pie en el dolor lumbar, en una revisión sobre estudios publicados entre 2006 y 2017 que investigaban la relación entre pies planos y dolor lumbar se ponía de manifiesto la falta de consenso en cuanto a si la pronación excesiva del pie constituye un factor de riesgo para esta dolencia(31). Un estudio piloto reportó que los pies planos no parecían ser un factor de riesgo en los participantes con dolor lumbar(32). Otro estudio posterior que incluía solo mujeres reportaba que el dolor lumbar no guarda relación con la altura del arco longitudinal (33). En una reciente investigación, Sadler y cols.(34) observaron que casi el 60 % de los participantes con dolor lumbar no tenían pies con pronación excesiva. Estos autores tampoco obtuvieron cambios significativos en cuanto a mejoría del dolor o la función tras 12 semanas de tratamiento mediante ortesis plantares. Previamente, otros autores también afirmaron que el uso de soportes plantares no supone ningún beneficio en la mejora del dolor lumbar(35,36). Sin embargo, estudios más recientes a la mencionada revisión hasta 2017 parecen apuntar a que la pronación excesiva del pie produce cambios cinemáticos y musculares en la cadera, pelvis y tronco, que podrían ser factores de riesgo con determinadas alteraciones musculoesqueléticas, entre ellas el dolor lumbar (31,37,38,39). Y que el tratamiento mediante ortesis a medida y calzado inestable puede ser recomendado a pacientes con dolor lumbar crónico(40,41). Aunque ninguno de los estudios comentados previamente incluyeron participantes diagnosticados con dolor radicular por hernia de disco, sin duda esta asociación necesita más investigaciones rigurosas para ser esclarecida.
Un hallazgo que queremos destacar es que los participantes de este estudio presentaron valores bajos de flexión dorsal del tobillo, tanto los que sufrían ciática como los controles, siendo los de aquellos algo menores pero sin llegar a presentar diferencias significativas respecto a los controles. Que la disminución del movimiento sagital del pie, tanto a nivel del tobillo como a nivel del hallux, pueda favorecer la presencia de dolor lumbar ha sido previamente descrito por diferentes autores(32,42). Esto podría estar relacionado con la necesidad de realizar un mayor esfuerzo muscular durante la marcha, que favoreciese el desarrollo de esta dolencia.
Es interesante resaltar que la extensión del hallux fue significativamente menor en el pie izquierdo, justamente el lado más frecuentemente afectado entre los pacientes del grupo con lumbociatalgia. Dananberg(8) apostaba por una relación causal ascendente entre el hallux limitus funcional y la sintomatología dolorosa lumbar: cuando existe una fase de despegue de la marcha apropulsiva, se tiende a despegar toda la planta del pie de una vez, en lugar de desarrollar lo que se conoce como tercer rocker. Al necesitar despegar en bloque el pie en apoyo, el pie oscilante debe contactar con el suelo antes de que esto se produzca para mantener la estabilidad, con lo que se reduce el aprovechamiento de la energía elástica acumulada por la musculatura flexora de cadera durante la pre-oscilación, y que contribuiría a una mejor aceleración hacia delante de la extremidad inferior. Si en el miembro en carga no se ha producido una adecuada extensión de la cadera, por una inadecuada extensión metatarsofalángica, y el despegue se ha realizado con el pie en bloque, esta aceleración solo se producirá mediante el comienzo de la flexión de la cadera con la contracción concéntrica del psoas-ilíaco. Este sobreúso del psoas puede causar dolor en la zona baja de la espalda (origen del músculo). Como las vértebras lumbares forman el origen de este músculo, los movimientos de rotación que se provocan por el sobreúso del psoas y la posible modificación de la curvatura lumbar se dan, sobre todo, en L4-L5 o L5-S1, dos de las localizaciones más frecuentes de herniación del disco intervertebral(8).
Otra observación interesante ha sido el hecho de que la fuerza muscular del pie estuvo más afectada en los participantes con ciática en todos los grupos musculares excepto los flexores plantares. En particular el DLRC provoca dolor que se irradia siguiendo distribución dermatomérica por la extremidad inferior (43), pudiendo llegar hasta los dedos de los pies (44), y provocar debilidad en la musculatura extrínseca del pie(45). La radiculopatía, por tanto, podría estar relacionada con una motricidad deficiente del pie, lo cual a su vez podría estar detrás de las diferencias encontradas en el rango articular de la subastragalina y del primer dedo.
La presencia de dolor en la zona lumbar y en la extremidad inferior es algo esperado en personas que presentan ciática causada por hernia discal. Sin embargo, este estudio se ha centrado en el dolor en el pie, que ha mostrado ser significativamente mayor en el grupo de personas con ciática, según los resultados de la escala NPRS-11 aplicada al dolor del pie. Además, la dimensión dolor del cuestionario MFPDI ha mostrado también valores significativamente mayores en este grupo respecto al grupo control. Aunque es lógico pensar que la patología en la que se centra este estudio es lo suficientemente grave para causar cierta discapacidad y disfunción en quienes la padecen, ha quedado patente que el pie es un elemento importante que suma discapacidad en esta patología, según las puntuaciones totales obtenidas mediante el MFPDI en ambos grupos. Por tanto, pensamos que los profesionales de la Podología pueden tener un papel relevante en el alivio del dolor y discapacidad del pie relacionado con la ciática por hernia lumbar.
Este estudio presenta ciertas limitaciones. Por ejemplo, al tratarse de un diseño descriptivo transversal, no se puede establecer una relación causa-efecto, es decir, no podemos asegurar que las diferencias de movilidad articular observadas sean consecuencia de la patología causada por la hernia discal, o por el contrario estas alteraciones articulares en el pie son factores de riesgo que puedan favorecer el desarrollo de dicha patología a nivel lumbar. Además, el reducido tamaño muestral también puede considerarse una limitación que impide llegar a conclusiones más rigurosas. No se ha valorado la presencia de disimetrías, siendo conscientes de que estas pueden ocasionar desequilibrios en la biomecánica del raquis que puede favorecer a la larga la presencia de ciática; sin embargo, nos hemos centrado únicamente en valorar la postura del pie y rangos de movimiento articular, ya que el objetivo del estudio era comprobar si estas variables eran diferentes o no en personas con y sin ciática. Por último, no se han estudiado otras variables que podrían informar mejor sobre la relación del pie con el DLRC, como por ejemplo presiones plantares en dinámica.
En conclusión, los participantes en este estudio, tanto aquellos con ciática como los que no la padecen, han mostrado valores neutros de postura del pie, y valores reducidos de flexión dorsal del tobillo. Sin embargo, los pacientes con ciática han mostrado menos movimiento de pronación subastragalina, y cierta tendencia a la limitación de la extensión del hallux (aunque solo en el pie izquierdo). También estos pacientes presentaron valores más elevados de dolor en los pies, y de discapacidad relacionada con el dolor en el pie.
Declaración ética
La investigación fue sometida a valoración a través del Portal de Ética de la Investigación Biomédica de Andalucía (PEIBA) y obtuvo dictamen favorable del Comité de Ética de la Investigación Clínica del Hospital Universitario Ntra. Sra. de Valme (Código interno 2449-N-21).
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiación
Este estudio forma parte del proyecto de investigación “Identificación de patrones patomecánicos en los pies de pacientes con ciática” que ha sido financiado por la convocatoria de ayudas a proyectos de investigación sobre Biomecánica y Ortopodología en régimen de concurrencia competitiva de la Sociedad Española de Biomecánica y Ortopodología 2022 (SEBIOR).
Contribución de los autores
Concepción y diseño del estudio: M. B., A. M. N., A. M. N., M. J. G. R., P. V. M. M.
Recogida de datos: I. C. P.-T., M. B., C. V. B., A. M. N., G. D. M., P. V. M. M.
Análisis e interpretación de los resultados: I. C. P.-T., A. M. N., P. V. M. M.
Creación, redacción y preparación del boceto inicial de trabajo: G. D. M., P. V. M. M.
Revisión final (revisión crítica y comentarios) y aceptación final: I. C. P.-T., M. B., C. V. B., A. M. N., A. M. N., M. J. G. R., G. D. M., P. V. M. M.
Bibliografía
- Van Boxem K, Cheng J, Patijn J, Van Kleef M, Lataster A, Mekhail N, et al. 11. Lumbosacral Radicular Pain: Lumbosacral Radicular Pain. Pain Pract. 2010;10(4):339-58. DOI: 10.1111/j.1533-2500.2010.00370.x.
- Survey on chronic pain 2017. Diagnosis, Treatment and Impact of Pain [Internet]. Pain Alliance Europe; 2017. p. 1-14. Disponible en: https://www.pae-eu.eu/wp-content/uploads/2017/12/PAE-Survey-on-Chronic-Pain-June-2017.pdf.
- Dower A, Davies MA, Ghahreman A. Pathologic Basis of Lumbar Radicular Pain. World Neurosurg. 2019;128:114-21. DOI: 10.1016/j.wneu.2019.04.147.
- Younes M, Béjia I, Aguir Z, Letaief M, Hassen-Zrour S, Touzi M, et al. Prevalence and risk factors of disk-related sciatica in an urban population in Tunisia. Joint Bone Spine. 2006;73(5):538-42. DOI: 10.1016/j.jbspin.2005.10.022.
- Marchesini N, Ricci UM, Soda C, Teli M. Acute bilateral foot drop due to lumbar disc herniation treated by bilateral interlaminar approach: case report and literature review. Br J Neurosurg. 2023;37(4):899-901. DOI: 10.1080/02688697.2020.1713992.
- Ma J, He Y, Wang A, Wang W, Xi Y, Yu J, et al. Risk Factors Analysis for Foot Drop Associated with Lumbar Disc Herniation: An Analysis of 236 Patients. World Neurosurg. 2018;110:e1017-24. DOI: 10.1016/j.wneu.2017.11.154.
- Abdalla M, Mostofi A, Shtaya A, Johnston FG. Acute foot drop secondary to lumbar disc prolapse after seizure. Br J Neurosurg. 2022;36(4):524-6. DOI: 10.1080/02688697.2020.1839632.
- Dananberg HJ. Gait style as an etiology to chronic postural pain. Part II. Postural compensatory process. J Am Podiatr Med Assoc. 1993;83(11):615-24. DOI: 10.7547/87507315-83-11-615.
- Gijon-Nogueron G, Ndosi M, Luque-Suarez A, Alcacer-Pitarch B, Munuera PV, Garrow A, et al. Cross-cultural adaptation and validation of the Manchester Foot Pain and Disability Index into Spanish. Qual Life Res. 2014;23(2):571-9. DOI: 10.1007/s11136-013-0507-5.
- Yang J, Ou Z, Mao Z, Wang Y, Zhong Y, Dong W, et al. Reliability and validity of Foot Posture Index (FPI-6) for evaluating foot posture in participants with low back pain. Sci Rep. 2022;12(1):21168. DOI: 10.1038/s41598-022-22220-1.
- Munuera-Martínez PV, Távara-Vidalón P, Monge-Vera MA, Sáez-Díaz A, Lafuente-Sotillos G. The Validity and Reliability of a New Simple Instrument for the Measurement of First Ray Mobility. Sensors. 2020;20(8):2207. DOI: 10.3390/s20082207.
- Díaz Álvarez MS, Montaño Jiménez P, Munuera-Martínez PV. Influencia del tratamiento quirúrgico para el hallux abductus valgus en la movilidad del primer radio. Rev Esp Podol. 2023;34(1):13-8. DOI: 10.20986/revesppod.2023.1650/2022.
- Távara Vidalón P, Lafuente Sotillos G, Munuera-Martínez PV. Movimiento del primer dedo en sujetos con hallux limitus vs. sujetos con pies normales. Rev Esp Podol. 2021;32(2):116-22.
- López De Celis C, Barra López ME, Villar Mateo E. Correlación entre dolor, discapacidad y rango de movilidad en pacientes con lumbalgia crónica. Fisioterapia. 2009;31(5):177-82. DOI: 10.1016/j.ft.2008.10.005.
- Deyo RA, Weinstein JN. Low Back Pain. N Engl J Med. 2001;344(5):363-70. DOI: 10.1056/NEJM200102013440508.
- Poussa MS, Heliövaara MM, Seitsamo JT, Könönen MH, Hurmerinta KA, Nissinen MJ. Development of spinal posture in a cohort of children from the age of 11 to 22 years. Eur Spine J. 2005;14(8):738-42. DOI: 10.1007/s00586-004-0701-9.
- Yazdani F, Razeghi M, Karimi MT, Salimi Bani M, Bahreinizad H. Foot hyperpronation alters lumbopelvic muscle function during the stance phase of gait. Gait Posture. 2019;74:102-7. DOI: 10.1016/j.gaitpost.2019.08.022.
- Cambron JA, Duarte M, Dexheimer J, Solecki T. Shoe Orthotics for the Treatment of Chronic Low Back Pain: A Randomized Controlled Pilot Study. J Manipulative Physiol Ther. 2011;34(4):254-60. DOI: 10.1016/j.jmpt.2011.04.004.
- Hornestam JF, Arantes PMM, Souza TR, Resende RA, Aquino CF, Fonseca ST, et al. Foot pronation affects pelvic motion during the loading response phase of gait. Braz J Phys Ther. 2021;25(6):727-34. DOI: 10.1016/j.bjpt.2021.04.005.
- Khamis S, Yizhar Z. Effect of feet hyperpronation on pelvic alignment in a standing position. Gait Posture. 2007;25(1):127-34. DOI: 10.1016/j.gaitpost.2006.02.005.
- Khamis S, Dar G, Peretz C, Yizhar Z. The Relationship between Foot and Pelvic Alignment while Standing. J Hum Kinet. 2015;46(1):85-97. DOI: 10.1515/hukin-2015-0037.
- O’Leary CB, Cahill CR, Robinson AW, Barnes MJ, Hong J. A systematic review: The effects of podiatrical deviations on nonspecific chronic low back pain. J Back Musculoskelet Rehabil. 2013;26(2):117-23. DOI: 10.3233/BMR-130367.
- Resende RA, Deluzio KJ, Kirkwood RN, Hassan EA, Fonseca ST. Increased unilateral foot pronation affects lower limbs and pelvic biomechanics during walking. Gait Posture. 2015;41(2):395-401. DOI: 10.1016/j.gaitpost.2014.10.025.
- Pinto RZA, Souza TR, Trede RG, Kirkwood RN, Figueiredo EM, Fonseca ST. Bilateral and unilateral increases in calcaneal eversion affect pelvic alignment in standing position. Man Ther. 2008;13(6):513-9. DOI: 10.1016/j.math.2007.06.004.
- Tateuchi H, Wada O, Ichihashi N. Effects of calcaneal eversion on three-dimensional kinematics of the hip, pelvis and thorax in unilateral weight bearing. Hum Mov Sci. 2011;30(3):566-73. DOI: 10.1016/j.humov. 2010.11.011.
- Kararti C, Bilgin S, Dadali Y, Büyükturan B, Büyükturan Ö, Bek N. Are biomechanical features of the foot and ankle related to lumbopelvic motor control? J Am Podiatr Med Assoc. 2021;111(3):3-5. DOI: 10.7547/18-065.
- Bird AR, Bendrups AP, Payne CB. The effect of foot wedging on electromyographic activity in the erector spinae and gluteus medius muscles during walking. Gait Posture. 2003;18(2):81-91. DOI: 10.1016/S0966-6362(02)00199-6.
- Farokhmanesh K, Shirzadian T, Mahboubi M, Shahri MN eyakan. Effect of foot hyperpronation on lumbar lordosis and thoracic kyphosis in standing position using 3-dimensional ultrasound-based motion analysis system. Glob J Health Sci. 2014;6(5):254-60. DOI: 10.5539/gjhs.v6n5p254.
- Chou MC, Huang JY, Hung YM, Perng WT, Chang R, Wei JCC. Flat foot and spinal degeneration: Evidence from nationwide population-based cohort study. J Formos Med Assoc. 2021;120(10):1897-906. DOI: 10.1016/j.jfma.2020.12.019.
- Ali HM. Relationship between lumbar herniated disc with flat feet. Syst Rev Pharm. 2020;11(11):1804-6.
- Almutairi AF, BaniMustafa A, Bin Saidan T, Alhizam S, Salam M. The Prevalence and Factors Associated with Low Back Pain Among People with Flat Feet. Int J Gen Med. 2021;14:3677-85. DOI: 10.2147/IJGM.S321653.
- Brantingham JW, Adams KJ, Cooley JR, Globe D, Globe G. A Single-Blind Pilot Study to Determine Risk and Association Between Navicular Drop, Calcaneal Eversion, and Low Back Pain. J Manipulative Physiol Ther. 2007;30(5):380-5. DOI: 10.1016/j.jmpt.2007.04.004.
- Borges CDS, Fernandes LFRM, Bertoncello D. Correlação entre alterações lombares e modificações no arco plantar em mulheres com dor lombar. Acta Ortopédica Bras. 2013;21(3):135-8. DOI: 10.1590/S1413-78522013000300001.
- Sadler S, Spink M, Lanting S, Chuter V. A randomised controlled trial investigating the effect of foot orthoses for the treatment of chronic nonspecific low back pain. Musculoskeletal Care. 2023;msc.1762. DOI: 10.1002/msc.1762.
- Sahar T, Cohen MJ, Uval-Ne’eman V, Kandel L, Odebiyi DO, Lev I, et al. Insoles for prevention and treatment of back pain: a systematic review within the framework of the Cochrane Collaboration Back Review Group. Spine. 2009;34(9):924-33. DOI: 10.1097/BRS.0b013e31819f29be.
- Lahad A, Sarig-Bahat H, Israeli L. B.P. Guideline Work Group. [Israeli guidelines for prevention of low back pain]. Harefuah. 2007;146(4):253-7, 320.
- Hornestam JF, Arantes PMM, Souza TR, Resende RA, Aquino CF, Fonseca ST, et al. Foot pronation affects pelvic motion during the loading response phase of gait. Braz J Phys Ther. 2021;25(6):727-34. DOI: 10.1016/j.bjpt.2021.04.005.
- Dodelin D, Tourny C, L’Hermette M. The biomechanical effects of pronated foot function on gait. An experimental study. Scand J Med Sci Sports. 2020;30(11):2167-77. DOI: 10.1111/sms.13785.
- Ghasemi MH, Anbarian M, Esmaeili H. Immediate effects of using insoles with various wedges on activation and co-contraction indices of selected trunk muscles during load lifting. Appl Ergon. 2020;88:103195. DOI: 10.1016/j.apergo.2020.103195.
- Castro-Méndez A, Munuera PV, Albornoz-Cabello M. The short-term effect of custom-made foot orthoses in subjects with excessive foot pronation and lower back pain: A randomized, double-blinded, clinical trial. Prosthet Orthot Int. 2013;37(5):384-90. DOI: 10.1177/0309364612471370.
- Kong L, Zhou X, Huang Q, Zhu Q, Zheng Y, Tang C, et al. The effects of shoes and insoles for low back pain: a systematic review and meta-analysis of randomized controlled trials. Res Sports Med. 2020;28(4):572-87. DOI: 10.1080/15438627.2020.1798238.
- Pabón Carrasco M, Gago Reyes F, Fernández Seguín L, Munuera Martínez PV, Palomo Toucedo IC, Castro Méndez A. Limitación del movimiento de flexión dorsal del tobillo en sujetos pronadores con dolor lumbar crónico. Fisioterapia. 2019;41(2):89-94. DOI: 10.1016/j.ft.2019.02.005.
- Al Kutobi ZTA, Al Omari WRS. The effect of chronic sciatica on the knee and ankle joints. Qatar Med J. 2003;12(2):98-100.
- Van Tulder M, Peul W, Koes B. Sciatica: What the rheumatologist needs to know. Nat Rev Rheumatol. 2010;6(3):139-45. DOI: 10.1038/nrrheum.2010.3.
- Tanaka J, Takamori Y, Shiokawa T, Shibata R, Nobutou S, Shirachi H, et al. Drop foot due to lumbar degenerative disease: Painless drop foot is difficult to recover. Clin Neurol Neurosurg. 2021;206(May):106696. DOI: 10.1016/j.clineuro.2021.106696.